Większość ludzi słowo cement utożsamia sobie z materiałem wiążącym wykorzystywanym w budownictwie. Nie wszyscy zdają sobie przyjęła się również w medycynie do określania materiałów wiążących w chirurgii kostnej i stomatologii. Stąd można wyróźnić dwie grupy cementów w medycynie: cementy kostne i stomatologiczne.
1. Cementy kostne1.1. ZastosowanieBiomateriały, określane w medycynie jako cementy kostne są wykorzystywane przede wszystkim do mocowania endoprotez stawów (rys. 1) oraz wypełniania ubytków kostnych (rys 2). Wśród innych zastosowań można wymienić zabiegi polegające na wypełnianiu kręgów w kręgosłupie cementem kostnym (wertebroplastyka i kyfoplastyka) oraz stabilizacja złamań. (rys. 3).
Jednak podstawową funkcją cementów kostnych jest mocowanie endoprotez. Najbardziej narażone na uszkodzenia są stawy kolanowy i biodrowy, co plasuje je na pierwszych pozycjach pod względem liczby implantacji endoprotez. Stąd do najczęściej stosowanych endoprotez należą endoprotezy stawu biodrowego (ok. 700 000 implantacji rocznie). Na kolejnej pozycji znajdują się endoprotezy stawu kolanowego. Poza tym stosuje się również endoprotezy stawu barkowego i łokciowego. Cementy mocujące endoprotezy pełnią ważną rolę stabilizującą, wypełniają przestrzen między protezą a kością i przenoszą obciążenia.
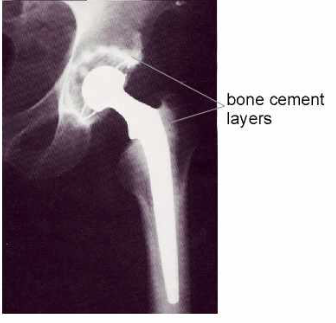
Rysunek 1 Endoproteza stawu biodrowego zamocowana za pomocą cementu [2]
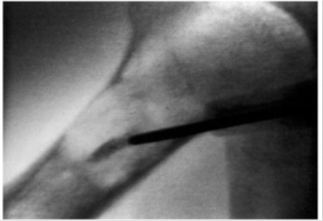
Rysunek 3 Cement kostny wstrzyknięty do złamanej kości w celu stabilizacji złamania [3]
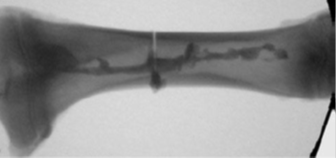
Rysunek 2 Wypełnianie ubytku kostnego w prawej kości ramiennej [2]
1.2. AplikacjaCementy kostne aplikowane są poprzez iniekcję, czyli wstrzyknięcie do miejsca przeznaczenia. Biomateriały te są mieszanką heterogeniczną, ponieważ składają się z jednej lub więcej stałych rozproszonych faz aktywnych (proszek, wypełniacze) i płynu utwardzającego stanowiącego spoiwo. Pierwszym krokiem podczas zabiegu aplikacji cementów kostnych jest zmieszanie proszku z płynem wiążącym. Powstaje wtedy masa homogeniczna o niskiej lepkości, która wzrasta wraz z czasem. Po upływie czasu plastycznego lepkość cementu gwałtownie rośnie i jego formowanie nie jest już dalej możliwe. Znając i kontrolując parametry reologiczne powstałej mieszaniny następuje aplikacja cementu w miejscu przeznaczenia, gdzie zachodzą reakcje wiązania i utwardzania cementów zwane in situ Zbyt wczesna aplikacja cementu może doprowadzić do przecieków. [1]
1.3. Wymagania
W zależności od tego czy cement ma spełniać funkcję mocującą, czy też uzupełniającą stawia sie mu inne wymagania dotyczące właściwości wytrzymałościowych. Dla cementów przeznaczonych na wypełnianie ubytków wytrzymałość na ściskanie powinna wynosić minimum 30 MPa, ponieważ tyle wynosi wytrzymałość na ściskanie kości gąbczastej, gdzie jest stosowany. Natomiast do mocowania endoprotez cementy powinny charakteryzować się wytrzymałością na ściskanie o wartości minimum 70 MPa.
Pozostałe wymagania są wspólne dla obu zastosowań. Najważniejszym z nich jest biozgodność (biokompatybilność) czyli brak działania toksycznego, alergicznego, kancerogennego oraz nie wywoływanie infekcji w środowisku organizmu.
Cementy powinny wykazywać również bioaktywność, czyli zdolność do łączenia się z tkanką kostną poprzez wiązanie chemiczne.
Czas wiązania cementu powinien być stosunkowo krótki i wynosić do 15 minut, co wynika z praktyki klinicznej. Istotny jest również czas trwania stanu plastycznego, poprzedząjacy wiązanie, który umożliwia chirurgowi umieszczenie świeżo zarobionego cementu i nadanie mu trwałych odkształceń. Powinien wynosić do 5 minut. Czas kohezji, jest to czas po upływie którego nie zachodzi rozpad cementu podczas kontaktu z płynem fizjologicznym. Powinien byc przynajmniej o 1 minutę krótszy od początku wiązania, czyli czasu potrzebnego do nałożenia u uformowania materiału podczas zabiegu operacyjnego.
Odpowiednia porowatość cementów może umożliwić wykorzystanie ich również jako nośników leków.
Materiały resorbowalne można wykorzystać gdy celem jest odbudowanie się kości. Stąd niezwykle ważne jest, aby przebieg resorpcji był kontrolowany i dopasowany do regeneracji kości.
Idealny cement kostny nie został jeszcze wynaleziony. Z tego powodu jego rodzaj dobiera w zależności od funkcji jaką ma spełniać i celu jaki chce się osiągnąć.
1.4. Rodzaje cementów kostnych
Najwcześniej na rynku medycznym pojawiły sie cementy polimerowe. Następnie naukowcy postawili na ceramikę z powodu jej bioaktywności oraz wyższej biozgodności z tkankami. W efekcie wytworzono cementy fosforanowo – wapniowe. Jednak żadne z wyżej wymienionych cementów nie spełniają wszystkich stawianym ich wymogom. W ramach dalszego poszukiwania idealnego biomateriału wiążącego powstały cementy kompozytowe oraz hydrożelowe.
1.4.1. Cementy polimerowe
Cementy akrylanowe są przygotowanie na bazie polimetakrylanu metylu (PMMA). PMMA jest to biodegradowalny polimer pierwszy raz opisany w 1960 roku składający się z monomerów metakrylanu metylu. Cementy te charakteryzują się dobrą wstrzykiwalnością (ok 83%), co znacznie ułatwia podanie cementu. Posiadają również dobre właściwości wytrzymałościowe (moduł Younga, 1800 -2200 MPa, Wytrzymałość na ściskanie 75-105 MPa , wytrzymałość na zginanie 60-75 MPa). [4,5] Mają krótki czas kohezji (około kilka minut), co stanowi o ich częstym stosowaniu w zabiegach wypełniania ubytków kostnych. Ich podstawową wadą jest występowanie reakcji egzotermicznej w trakcie wiązania in situ, polegającej na mechaniźmie polimeryzacji. Podwyższona temperatura może doprowadzić do termicznej martwicy otaczających tkanek. Do innych wad należą występowanie skurczu polimeryzacyjnego, słaba adhezja do powierzchni kości i substancji nieorganicznych, szybka resorpcja czy też wysoka przepuszczalność dla promieniowania. Posiadają również mniejszą odporność na pękanie od kości. Ponadto w utwardzonym cemencie pozostaje 4-7% nieprzereagowanch monomerów, które moga mieć działanie toksyczne [1,4]
Podczas polimeryzacji cementu temperatura początkowo rośnie wolno, ale nagle występuje jej szybki i gwałtowny wzrost nawet do 50˚C, co może prowadzić do nekrozy komórek i ewentualnego obluzowania implantu. Aby obniżyć uszkodzenia wywołane skurczem cieplnym masę cementu chłodzi się płynem fizjologicznym. Skurcz polimeryzacyjny i cieplny po obniżeniu temperatury prowadzą do występowania szczeliny na granicy faz cement- endoproteza bezpośrednio po zabiegu operacyjnym, która zarasta elastyczną tkanką włóknistą i nie pozwala na na uzyskanie sztywnego połączenia endoprotezy z kością.
Proszek w cementach akrylanowych składa się zwykle z PMMA. Można się również spotkać z kopolimerami MMA z innymi polimerami np. styrenem i akrylanem metylu. Ponaddto w proszku znajduje się inicjator polimeryzacji rodnikowej – nadtlenek benzoilu w ilości 0,75 do 2,7% wagowych proszku. Można się też spotkać z cząstkami dającymi kontrast radiologiczny np. siarczan baru lub dwutlenek cyrkonu w ilości około 10% wagowych. Stosunek proporcji wagowej mieszania proszku z płynem wynosi około 2:1. Cementy akrylanowe często zawierają w sobie antybiotyki np. gentamycynę w celach profilaktycznych oraz terapeutycznych powikłań infekcyjnych po operacjach wszczepienie endoprotez. Uwalnianie antybiotyków następuje w drodze dyfuzji, która jest ściśle związana z penetracją płynów do cementu, jego porowatością i gładkością powierzchni. [1]
Na właściwości cementów akrylanowych wpływa jego skład chemicznych, skład ziarnowy proszku oraz czynniki zewnętrzne t.j. temperatura i wilgotność względna otoczenia. Do składu chemicznego zalicza się rodzaj polimeru, jego masę cząsteczkową, rodzaj monomeru, ilość inicjatora, aktywatora i stabilizatora.
Do przykładowych cementów akrylanowych dostępnych na rynku należą: C-ment 1-3, CMW1-3, Endurance. Osteobond, Palacos R, Simplex P, Versabond , żywica akrylanowa Mendec Spine oraz Kyphx HV-R [5,6].
1.4.2. Cementy fosforanowo-wapniowe
Pierwszy raz cementy fosforanowo-wapniowe pojawiły się na początku lat 80 dwudziestego wieku. [7,8] Podstawową zaletą tych cementów w stosunku do stosowanych wcześniej cementów akrylanowych jest ich bioaktywność i zdolność do wiązania in vivo w jamie kostnej. [9] Poza tym reakcji wiązania in situ nie towarzyszy skurcz i podwyższenie temperatury. Mają jednak niższą wytrzymałość mechaniczną niż cementy akrylanowe i dłuższy czas wiązania. Ponaddto ich iniekcyjność jest niższa od cementów polimerowych. Mogą być użyte do kontrolownej regeneracji tkanki kostnej, gdy ożywa się resorbowalnych materiałów [1].
Proszek w cementach fosforanowo wapniowych składa się zwykle z amorficznego fosforanu wapnia (ACP), α-trójfosforanu wapnia (α-TCP), difosforanu wapnia (DCP ) dziewięciotlenku difosforu (V) tetrawapnia (TTCP), jednowodnego fosforanu jednowapniowego (MCPM) i węglanu wapnia (CC) [10]. Jako płyny utwardzające w cementach fosforanowo-wapniowych stosowane są woda oraz wodne roztwory różnych soli lub kwasu fosforowego. Skład spoiwa ma wpływ na kinetykę wiązania i utwardzania, formowania się mikrostruktury i mechanicznych właściwości produktu końcowego [8]. Wiązanie in situ dla cementów fosforanowo-wapniowych polega na reakcjach kwasowo-zasadowych z utworzeniem obojętnego związku lub reakcji hydrolizy metastabilnej fosforanów w środowisku wodnym. Proces powstawania faz podczas wiązania, w najprostszym przypadku, przebiega w trzech etapach: rozpuszczeniu cząsteczek faz stałych w płynie aż do nasycenia w odniesieniu do jonów wapnia i jonów fosforanowych, wzajemnym oddziaływaniu tych jonów w roztworze do utworzenia zarodków krystalizacji z fazy roztworu oraz wzrostu kryształu tej fazy. Rekrystalizacja może występować równolegle ze zmianą wielkości kryształu i przemiany fazowej [12].
1.4.3. Bioaktywne akrylanowe cementy kostneW celu poprawy adhezji cementów akrylanowych do powierzchni kości i substancji nieorganicznych opracowuje się bioaktywne cementy kostne oparte na PMMA z dodatkiem ceramiki takiej jak hydroksyapatyt (HA) czy TCP lub szkła bioaktywnego. Dodatek HA powoduje nieznaczny wzrost modułu Younga i spadek wytrzymałości na ściskanie oraz zmniejszenie porowatości i poprawę odporności na pękanie Wśród obecnych na rynku preparatów zaliczających się do tej grupy cementów można wymienić Orthocomp i Cortoss. [11-14]
1.4.4. Cementy hydrożelowe
Hydrożele to usieciowane, polimerowe i hydrofilowe materiały które nie rozpuszczają się w wodzie, ale w kontakcie z nią pęcznieją do równowagowej objętości zachowując swój kształt [15]. Cementy hydrożelowe są wprowadzane dopiero od niedawna. Charakteryzują się wysoką biozgodnością, osteoindukcyjnością, są nietoksyczne i utrzymają bioaktywność cząstek t,j. czynniki wzrostu oraz nie występuje podwyższenie temperatury podczas wiązania się cementu, co zapobiega uszkodzeniom tkanek. Przykładem takiego cementu kostnego jest materiał zbudowany z koniugatu tyraminy z kwasem hialurionowym i apatytów usieciowany za pomocą reakcji enzymatycznej katalizowanej (rys ) wyprodukowany przez firmę exploit technologies z Singapuru.[16] Przykładowe formowanie żelu in situ przedstawione jest na (rys 4) i polega na utlenieniu pod wpływem katalizatora - peroksydazy (HRP). [17]
1.4.5. Cementy kompozytowe
Podobnie jak w każdej istniejące dziś dziedzinie duże nadzieje, na uzyskanie idealnego materiału do danego użytku wiąże się z kompozytami. Z tego powodu opracowywane są również różnego rodzaju cementy kompozytowe. Przykładem takiego cementu jest hydroksylowy fumaran polipropylenu (HT-PPF). Jest to biokompatybilny i biodegrodawalny cement wytworzony przez sieciowanie HT-PPF z komonomerem n-winylopirolidyny (NVP). Cement ten posiada wypełniacze fosforanowo wapniowe. Ma właściwości osteokonduktywne i osteoinduktywny, czyli indukuje osteointegracje i przebudowę kości. Wywołuje adhezje komórek i propagacje cytoplazmatyczną osteoblastów. Utwardzanie cementu nie wywołuje podrażnień śródskórnych i uczuleń skóry. Czas wiązania wynosi 5 minut, i towarzyszy mu podwyższona temperatura (42˚C). Charakteryzuje się wytrzymałością na ściskanie 76 MPa. Innym cementem, nad którym trwaja badania w celu udoskonalenia jest cement złożony z kwasu polilakrylanowego (PAA) i szkła strontowo, wapniowo, cynkowo, krzemowego (Zn-GPCs). Do jego aktualnych wad należy zbyt krótki czas pracy (2 min) i wiązania się cementu (9 min.) do wypełniania ubytków kostnych i stabilizacji złamań. Wytrzymałość na ściskanie tego cementu wynosi 39 MPa, która jest odpowiednia do zastosowania w artroplastyce. Posiada właściwości bioaktywne i antybakteryjne. Poprawy wciąż wymaga iniekcyjność tego cementu, przed wprowadzeniem go na rynek. [18]
2. Cementy stomatologiczneCementy stomatologiczne są stostowane do rekonstrukcji i odbudowy twardych tkanek zęba jako wypełnienia czasowe lub ostateczne ich ubytków. Muszą one spełniać kilka wymogów. Powinny być niedrażniące dla miazgi i śluzówki jamy ustnej, być kariostatyczne, niskotoksyczne, posiadać zdolność łączenia się ze szkliwem i zębiną i nie wykazywać mikroprzecieków. Nie powinny rozpuszczać się i korodować w ślinie i płynach spożywczych. Powinny tylko w niewielkim stopniu absorbować wodę i posiadać odpowiednie właściwości mechaniczne. Ważne jest również odpowiednia odporność na ścieranie. Kolejną ważną cechą jest współczynnik rozszerzalności cieplnej zbliżony do szkliwa i zębiny i minimalny skurcz podczas twardnienia. Niektóre z nich powinny dawać kontrast radiologiczny. Ponadto powinny być estetyczne i mieć gładką powierzchnie w wyniku polerowania.
W wyniku głębokich ubytków pod cementem stosuje sie również cementy podkładowe i wyścielacze w celu ochrony miazgi zęba. Powinny one być nietoksyczne i niedrażniące dla miazgi i innych tkanej, być izolatorem cieplnym, zapobiegać przenikaniu szkodliwych substancji z materiałów do miazgi, wykazywać właściwości antybakteryjne, zapewniać występowanei adhezji między cementem, a materiałem wypełniającym, być nierozpuszczalne w ślinie i płynach spożywczych, charakteryzować się dobrą wytrzymałością jako fundament dla materiału wypełniającego, mieć niską rozszerzalność cieplną i odpowiedni czas trwania plastyczności. Niektorę powinny dawać kontrast radiologiczny.
Kolejnym zastosowaniem cementów stomatologicznych jest osadzanie uzupełnień ortopedycznych i ortodoncja. Te cementy powinny być nietoksyczne i niedrażniące dla miazgi i innych tkanek i mieć zdolność łączenia ze szkliwem, zębiną, porcelaną i stopami metali – czyli materiałami wykorzystywanymi w stomatologii.
Poniższe tabele zestawiają różne rodzaje cementów stomatologicznych, skład proszku i płynu, zastosowanie oraz cechy charakterystyczne.....
Autor: Aleksandra Mik
Pobierz:
Cementy kostne
Tagi:
cement,
medycyna,
chirurgia,
stomatologia,
lab,
laboratorium,
polimer,
biozgodność,
biodegradowalność
wstecz
Podziel się ze znajomymi



Recenzje